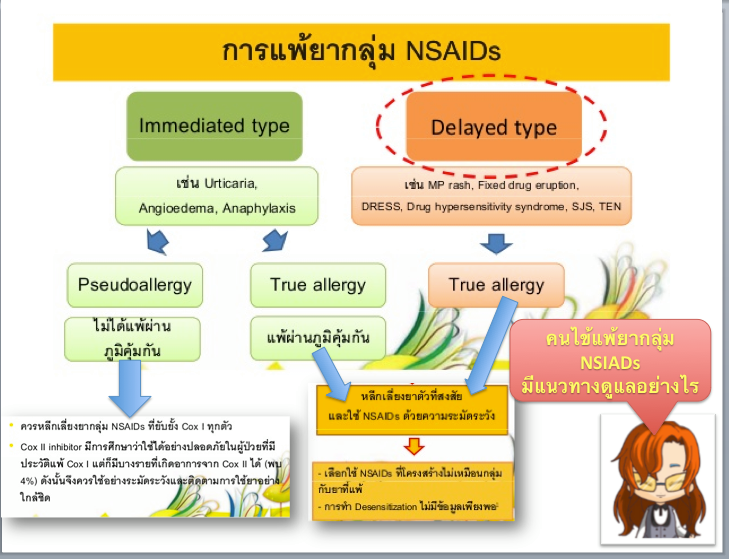
แบ่งการแพ้ยาของยากลุ่ม NSAIDs ได้เป็น 2 แบบ
ผ่านภูมิคุ้มกัน (True allergy)
กลไกการเกิดเกี่ยวข้องกับระบบภูมิคุ้มกันในร่างกาย โดยใช้เวลาในการกระตุ้นภูมิประมาณ 1-2 สัปดาห์
แบ่งกลไกหลักได้ 2 แบบ
แพ้ยาผ่าน IgE mediator (Type I)หรือ immediate hypersensitivity reaction
ยา NSAIDs จะทำหน้าที่เป็น Hapten ไปจับกับ IgE กระตุ้นการหลั่ง mast cell และ Basophils ปล่อยสาร histamine ออกมา ทำให้เกิดอาการแพ้ ได้แก่ flushing, hypotension, bronchospasm, tachycardia, และ urticaria ซึ่งการแพ้ลักษณะนี้จะสัมพันธ์กับสูตรโครงสร้างของยา NSAIDs
แพ้ยาแบบ Delayed type (Type III-IV)
เช่น MP rash, Fixed drug eruption, Steven Johnson Syndrome, TEN เป็นต้น
ไม่ผ่านภูมิคุ้มกัน (Pseudoallergy/ Anaphylactoid)
กลไกการเกิดไม่เกี่ยวข้องกับทางระบบภูมิคุ้มกันในร่างกาย จะเกิดอาการตั้งแต่ครั้งแรกที่ได้รับยา เนื่องจากเกิดจากฤทธิ์ยาโดยตรง (Mechanism of action) แบ่งออกได้เป็น 2 อาการหลักๆ ดังนี้
2.1 Respiratory hypersensitivity
Aspirin-exacerbated respiratory disease (AERD) อาการแสดงเหมือนผู้ป่วยหอบหืด ได้แก่ asthma, rhinosinusitis, nasal polyposis, hypersensitivity อุบัติการณ์ 5-20% ในผู้ป่วยที่มีประวัติเป็นโรคหอบหืด กลไกที่เกิดขึ้นจากการที่ผู้ป่วยมีภาวะอักเสบเรื้อรังอยู่แล้ว ร่วมกับการที่ยา NSAIDs ทำให้เกิดความผิดปกติที่ Arachidonic acid pathway จึงเพิ่มการผลิต Sulfidoleukotriene ลด PGE2 และเพิ่มการสร้าง Leukotriene
2.2 Cutaneous hypersensitivity
NSAIDs-induced cross reaction เมื่อผู้ป่วยเกิดอาการ Urticaria หรือ Angioedema หลังจากที่ได้รับยาในกลุ่ม NSAIDs โดยที่ผู้ป่วยไม่เคยมีประวัติโรคประจำตัวผื่นลมพิษมาก่อน กลไกเกิดจากการที่ตัวยาในกลุ่ม NSAIDs เข้าไปยับยั้งเอนไซม์ Cyclooxygenase (COX-1) ส่งผลให้เกิดการยับยั้งการสร้าง PGE2 และผลิตสารผ่าน Lipoxygenase pathway ทำให้ Mast cell ถูกกระตุ้นหลั่ง Histamine มากขึ้น ลักษณะการอาการจะคล้ายกับปฏิกิริยาการแพ้แบบ type I คือ angioedema และ urticaria
2.3 Nonallergic Anaphylaxis
เกิดจากกลไกผ่าน COX-1 เช่นเดียวกับ NSAIDs-induced cross reaction โดยจะมีอาการร่วมคือ bronchospasm และ anaphylaxsis
แนวทางการจัดการเมื่อผู้ป่วยแจ้งแพ้ยาในกลุ่ม NSAIDs
ผ่านภูมิคุ้มกัน (True allergy)
หลีกเลี่ยงใช้ยา NSAIDs ที่มีโครงสร้างเดียวกัน เพื่อป้องกันการเกิดแพ้ยาซ้ำ
โครงสร้างยา ยา NSAIDs Salicylates Aspirin, Diflunisal, Salicylate Propionic acids Ibuprofen, Ketoprofen, fenoprofen, naproxen Arylacetic acids Indomethacin, Sulindac Fenamates Mefenamic acid Pyrrolopyrrole Ketolac, Diclofenac Anilides Paracetamol Oxicams Piroxicam, Meloxicam Coxibs Etoricoxib, Celeboxib, Parecoxib, Nimesulide
ไม่ผ่านภูมิคุ้มกัน (Pseudoallergy/ Anaphylactoid)
เมื่อใช้ยา NSAIDs แล้วเกิด Pseudoallergy ควรหลีกเลี่ยงการใช้ยาที่ยับยั้ง COX-1 ควรเลือกใช้ยาที่ยับยั้ง COX-2 (Specific COX-2)
เมื่อผู้ป่วยให้ประวัติแพ้ยาในกลุ่ม NSAIDs มากกว่า 1 ตัว ที่มีสูตรโครงสร้างต่างกัน ด้วยอาการ angioedema, urticaria, anaphylaxis ควรหลีกเลี่ยงการใช้ยาที่ยับยั้ง COX-1 ควรเลือกใช้ยาที่ยับยั้ง COX-2 (Specific COX-2) และติดตามอาการหลังใช้ยา
กรณีผู้ป่วยมีประวัติหอบหืด ควรระวังการใช้ยากลุ่ม NSAIDs โดยเฉพาะที่ยับยั้ง COX-1
กรณีผู้ป่วยมีประวัติหอบหืด และเกิด Pseudoallergy จากการใช้ยากลุ่ม NSAIDs 1 ที่ยับยั้ง COX-1 ตัว ควรหลีกเลี่ยงการใช้ยากลุ่ม NSAIDs
Paracetamol มีฤทธิ์ยับยั้ง COX-1 ได้น้อย (weak inhibitors of COX-1) จึงสามารถใช้ได้ แต่ควรหลีกเลี่ยงใช้ในขนาดสูง
ความจำเพาะเจาะจงต่อเอนไซม์ COX ยา NSAIDs การจัดการเมื่อเกิด Pseudoallergy COX-1/COX-2 inhibitors Aspirin, Diflunisal, Salicylate, Ibuprofen, Ketoprofen, fenoprofen, naproxen, Indomethacin, Sulindac Mefenamic acid, Ketolac, Diclofenac, Piroxicam หลีกเลี่ยงการใช้ยา Weak COX-1/COX-2 inhibitors Paracetamol (high dose) เฝ้าระวังการใช้ยา COX-2 Selective Nimesulide, Meloxicam เฝ้าระวังการใช้ยา Specific COX-2 inhibitors Etoricoxib, Celeboxib, Parecoxib ปลอดภัย แต่ควรติดตามการใช้ยา
เอกสารอ้างอิง:
L. Brunton, K. Parker, D. Blumenthal. Goodman & Gilman’s Manual of Pharmacology and Therapeutics. The Mcgraw-Hill. 2008, p428-455
M. Borges. Clinical Management of Nonsteroidal Anti-inflammatory Drug Hypersensitivity. WAO journal. Vol1,No2, 2008.
R. Asero. Clinical Management of Adult Patients with a History of Nonsteroidal Anti-Inflamatory Drug-Induced Urticaria/Angioedema: Update. Allergy, Asthma, and Clinical Immunology, Vol3,No1,2007
M. Sanchez-Borges, A. Capriles-Hulett, F. Fonseca. The multiple faces of nonsteroidal anti-inflammatory drug hypersensitivity. J Invest Allergol Clin Immunol. 2004, Vol14(4), p329-334
ธิดา นิงสานนท์, จันทิมา โยธาพิทักษ์. ตรงประเด็น เรื่อง Adverse Drug Reaction. กรุงเทพฯ: สมาคมเภสัชกรรมโรงพยาบาล(ประเทศไทย), 2549